AMIの転送を遅らせないために [救急医療]
すこし、循環器系の話題を続けます。私が前回エントリーした加古川市民病院敗訴の記事ですが、医師の某掲示板でも、モトケンさんのブログ(→モトケンブログで討議真っ盛り)でも様々な意見の渦中でございますので、この話題が盛り上がっている間に、急性心筋梗塞(AMI)の心電図ネタについて今回も書いてみることにしました。
急性心筋梗塞の治療において、緊急の血管治療(Precutaneous Coronary Intervention:PCI)はきわめて重要な治療のひとつです。そして、それは発症から早期に行えば行うほど、心機能の救済という点において有効とされています。従って、緊急のPCI治療ができない医療施設で急性心筋梗塞の患者を診断した場合は、可及的速やかにPCIのできる施設に転送するというのが大切な初期対応ということになります。循環器を専門としない医師にとっては、心電図の解釈というのが、負担に感じるかもしれません。それでも、大変わかりやすいST上昇の心電図ならば、転送という判断を下すことは、それほどむずかしいことではないでしょう。
そこで、今回のテーマは、循環器を普段専門としない医師の方が、つい見過ごしてしまいそうな心電図パターンではあるけれでも、じつは、大変急がないといけない状況のものについて扱ってみたいと思います。つまり、急性心筋梗塞をつい見逃してしまう可能性のある心電図所見です。今回の加古川市民病院の判例を受けて、ますます時間外診療に携わる方々は、そういう地雷的な急性心筋梗塞に対しても知識を準備しておく必要があるかと思います。なお、最初の心電図がまったく正常であったとしてもそれは緊急性を除外できる根拠とはなりえないということは、前々回のエントリーで触れたとおりです。この場合は、すぐ転送かどうかは、なかなか難しい現場での判断を迫られます。
まず、結論から言います。
転送を遅らせないために、急性心筋梗塞の超急性期におけるST上昇変化に先立つT波増高の所見について知識を持っておこう
ということです。
では、自検例を2例ほど挙げてみたいと思います。
症例1 86歳女性
近医の整形外科でリハビリ通院中。その日もいつものようにその医院でリハビリを行っている最中に、胸痛が出現したため、そこで心電図がとられた。(下図上段) それを見た整形外科の先生は、STは上昇していないので、それほどの緊急性がないと判断し、本人に一度帰宅の上、自分の足で、私が勤務する病院へ受診するように薦められたという。患者は、胸痛出現時から、約2時間後に当院の救急外来を独歩受診。胸痛は、まだ自制内ながらまだ持続していた。そのときの心電図が下図下段。ご覧のとおり、2時間後には、大変分かりやすいST上昇を呈しているが、たしかに、上段の心電図はT波増高という眼でみないと少しわかりにくい。つまり、患者は、約2時間の間、いつ初発の心室細動(Primary Vf)で心停止に陥ってもおかしくないという、生きるか死ぬかの紙一重のラインを無事潜り抜けて当院へ来れたのである。なんというラッキーでしょう。患者は直ちにPCIを受けることができ、合併症なく治療。問題なく退院できました。
どうでしょうか? T波の増高が、時間がたつと明らかなST上昇と変化していってるのが見て取れると思います。
もし、当院でたどり着くまでに急変していたら、整形外科の先生が訴えられていたら・・・
100満点の医療を要求してくる今の社会風潮にあっては、裁判では勝ち目はないかもしれないですね。もちろん、医師として救うことが出来たかもしれない命が、自分が知らなかったために、失ったかもしれないと思ってしまえば、悲しいですよね。このT波増高という所見は、循環器医の間では、ごく当たり前の知識かもしれませんが、これは、循環器医に紹介する側の医療者にとって、ぜひ知っておいてほしい知識なのです。
さて、2つ目の自検例を紹介します。
症例2 49歳男性
高血圧で当院通院中。以前にとられた心電図は下図左のとおり。夜間の1時、胸痛が出現したため、すぐに当院を救急車で受診。来院時、最大の痛みを10としたとき約3から4程度の痛みが続いていた。その時の心電図が、下図右のとおり。担当した医師は、T波の増高にすぐに気がつき、夜間緊急対応のできる病院にすぐに転送。転送先の病院で無事PCI治療を速やかに受けることが出来た。担当医は消化器が専門であったが、過去の心電図と比較することが出来たのが幸いだったと私にコメントしてくれた。もし、過去の心電図がなく来院時の一枚ぽっきりだったら、すぐに転送の決断は出来なかったであろうとのことであった。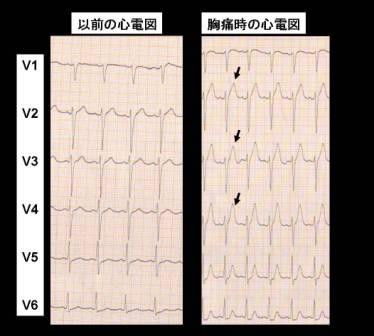
どうでしょうか。過去の心電図と比較するとT波の高さの違いが明瞭であることがお分かりだと思います。
教訓
急性心筋梗塞の患者を速やかに専門施設に転送するための知識として、超急性期のT波増高という所見を心得ておくべき。
コメント一覧
救急の怖さは、経験したものにしか分からないでしょう。
私も、このT波の増高で悩んだことあります。
深夜2時、左肩甲骨周辺の刺すような痛みと吐き気、心窩部あたりの不快感を訴え救急受診。本人は、背中に市販の湿布を貼った後、少し改善と話す。既往歴に高血圧症あり。
心疾患を否定するため心電図と採血を行う。
心電図では、V3-5でT波増高あり。
循環器専門医に相談しようか迷ったが、夜中3時で躊躇う。
採血でも明らかな異常なく、本人症状は改善したというので、正規の時間に循環器科の受診を約束し、帰宅させることに。
しかし、病院玄関で再度、痛み増強し、再受診。
循環器科コンサルトし、入院。
その後、AMIということで、PCIとなりました。
もし、家に帰った後だったらと思うと冷汗がでます。
来院から、循環器科診察まで100分くらい経っており、この場合も、循環器科コンサルトが遅れたと訴訟になれば負けてしまうのですかね。
裁判官も、少し救急で研修したりすると、もう少し配慮があるのでは、なんて思うこの頃です。
written by Dr.Market / 2007.04.14 17:16
Dr.Market様
貴重なご経験をありがとうございます。ほんとそうですよね。私が加古川市民病院の件を報道記事だけから論じることができないというのは、まさに先生のご経験のような悩ましいケースがあるということを私たち経験者は知ってるからです。
ちなみに私は、T波増高の患者と初めて出会ったのは、研修のころでした。
「H先生、狭心症の患者50歳男性です。」
H先生、登場。私が提示したECGを見た瞬間
「AMI、LAD、緊急カテ」
とのことでした。事実#6 100%でした。
どうして?と最初はわからなかった私。
自分で調べて、T波増高のことを知りました。
私にとっての貴重な経験でした。
written by なんちゃって救急医 / 2007.04.14 18:17
1例目の心電図は、私とか循環器内科医が見れば、すぐ入院させるでしょうけど。
他の科の先生に、それを求めるのはちょっと酷かもしれませんね。
2例目は、比較しなきゃ、絶対わからないですね、心電図だけでは。
前の心電図がなくても、胸痛の性状が虚血っぽかったら、心エコーやって、採血して入院させて。
また3時間後とかに、採血はさせるでしょうけど。
結構、難しい症例だと思いますよ、循環器内科医から見ても。
written by Dr. I / 2007.04.14 23:16
Dr. I様
専門家の視点からのご指摘ありがとうございました。
written by なんちゃって救急医 / 2007.04.14 23:43
1例目が当院に来た場合、胸痛が主訴であればとりあえずニトロ(+O2)投与&CBC、トロポニンTはオーダーするかな?と言う感じですね。ニトロで胸苦改善しなければデータ正常でも転送でしょう。
このタイプで恐ろしいのはニトロで胸苦が改善した場合ですね。初回発作なら転送でしょうけど複数回目の発作の場合、入院して様子をみるというオプションもあり得ますし、その場合入院中に急変と言うことも・・・(冷汗)。
当院からだとPCI可能な施設まで救急車で40分~1時間ほどかかりますので、転送という判断もなかなかしにくいです。
2例目は私も判定できません。とりあえず入院で様子見るかな。で、急変したら訴えられてあぼーんか・・・。ちょっと泣けますね。
written by 僻地外科医 / 2007.04.15 22:13
僻地外科医様
コメントありがとうございます。
転送までに距離があるとなると悩むのは当然かと思います。
written by なんちゃって救急医 / 2007.04.16 06:30





コメント 0
コメントの受付は締め切りました